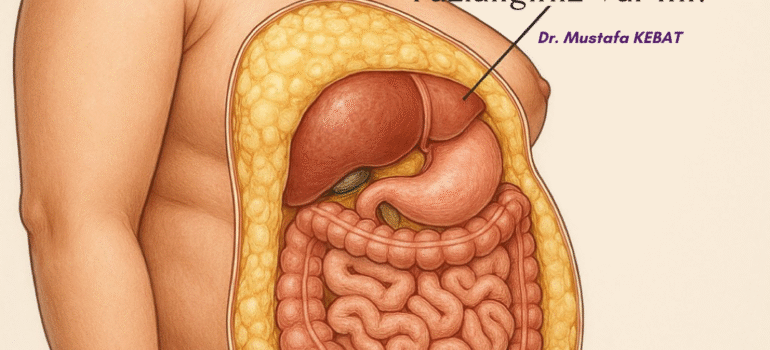
Visseral Yağ Fazlalığınız Var mı?
Visseral yağ, (İç Yağ) karın boşluğu içinde yer alan karaciğer, pankreas ve bağırsaklar gibi hayati iç organların çevresinde biriken yağ dokusudur.
Bu yağ türü, deri altı (subkutan) yağlardan farklıdır, gizlidir, bu da onu daha da tehlikeli hale getirir. Çünkü metabolik olarak daha aktif olup normal organ fonksiyonlarını engellediği, Hormonal dengesizliğe, inflamasyona neden olur, kalp hastalığı, tip 2 diyabet, hipertansiyon, insülin direnci, yağlı karaciğer hastalığı, inme, uyku apnesi, bilişsel gerileme ve bazı kanser türleri (Meme ve kolon kanserleri vb) gibi birçok kronik hastalıkla da ilişkili olduğu için tehlikelidir.
Visseral yağın aşırı birikimi, sadece estetik bir sorun değil, aynı zamanda ciddi bir sağlık riski olarak da değerlendirilmelidir.
Visseral Yağ Artış Sebepleri
Visseral yağ, başta yaşam tarzı faktörlerine olmak üzere daha az da genetik faktörlere bağlı olarak birikir.
Genetik Yatkınlık
Visseral yağ oluşumunda genetik faktörler önemli rol oynar. Bu durumu en raha bir şekilde aile öyküsü ile anlayabilirsiniz. Aile bireylerinde abdominal obezite bulunan bireylerde, visseral yağlanmaya daha sık rastlanır.
Genetik yatkınlık, vücudun yağ depolama biçimini, enerji metabolizmasını, iştah düzenlemesini ve insülin hassasiyetini etkileyerek kişinin karın içi yağ birikimine (visseral yağ) eğilimli hale gelmesine neden olabilir.
Örneğin,
Fazla alınan kalorilerin yağ olarak depolanması bazı kişilerde daha çok visseral bölgede olurken, bazı kişilerde de deri altı (subkutan) bölgede olmaktadır.
Bazı kişilerde kas kütlesi genetik olarak düşük olup bazal metabolizma hızı da düşük olması durumunda alınan fazla kaloriler visseral yağ artışına neden olabilir.
Dengesiz ve Yüksek Kalorili Beslenme
Günümüzde, visseral yağlanmanın en önemli nedeni beslenme alışkanlıklarıdır. Özellikle endüstriyel – işlenmiş gıdalar içerikleri sebebi ile visseral yağlanmanın ana sebeplerindendir.
Yüksek şeker tüketimi (özellikle fruktoz) – Fruktozun fazla tüketimi, lipogenez (yağ üretimi) yoluyla karaciğerde trigliserid sentezini artırarak visseral yağ depolanmasını tetikler.
Basit karbonhidrat ağırlıklı diyet – Rafine karbonhidratlar (Beyaz ekmek, pirinç, makarna ve şekerli yiyecekler) kan şekerinde ani yükselmelere neden olur. Bu da insülin salımını artırır ve insülinin lipogenez (yağ üretimi) etkisiyle karaciğerde trigliserid sentezini artırarak visseral yağ depolanmasını tetikler.
Yüksek yağlı ve işlenmiş gıdalar – Trans yağlar ve doymuş yağ asitleri içeren işlenmiş gıdalar (fast food, cips, paketli gıdalar) inflamasyonu artırarak visseral yağ birikimini kolaylaştırır.
Protein eksikliği – Protein, tokluk hissi sağlar ve metabolizmayı hızlandırır. Düşük proteinli diyetler, enerji dengesini bozarak visseral yağ birikimine neden olabilir.
Hareketsiz Yaşam Tarzı (Sedanter Davranışlar)
Günümüzde moder yaşam adı altında teknolojinin ve araçlarınn daha yoğun ve genel kullanımı ile insanların hareketliliği oldukça azalmıştır. Hareket eksikliği – azlığı (sedanter yaşam) visseral yağlanma için önemli bir risk faktörüdür.
Egzersiz eksikliği, alınan kalorilerin enerjiye dönüştürülemeden depolanmasına yol açar. Aynı şekilde hareket azlığı kas kütlesinde de azalmaya yol açarak bazal metabolizmanın düşmesine ve bu durum da enerji dengesizliğine yol açar.
Düzenli egzersiz, özellikle aerobik (yürüyüş, koşu, yüzme) ve direnç egzersizleri, visseral yağ dokusunu azaltmak için etkilidir. Sedanter yaşam tarzına sahip bireylerde ise visseral yağ oranı önemli ölçüde yüksektir.
Stres ve Kortizol Salınımı
Kronik stres, hipotalamus-hipofiz-adrenal (HHA) aksını aktive ederek kortizol hormonunun artmasına neden olur.
Kortizol, vücudu “savaş ya da kaç” durumuna hazırlar; ancak sürekli yüksek kortizol seviyeleri yağ metabolizmasını bozarak özellikle karın bölgesinde yağ depolanmasını tetikler.
Kortizol, lipoprotein lipaz enziminin aktivitesini artırarak visseral bölgede yağ depolamasını teşvik eder. Ayrıca, insülin direncini artırarak glikozun yağ asidi sentezine yönelmesini sağlar. Bu nedenle stresle başa çıkamayan bireylerde visseral yağlanma daha yaygındır.
Hormon Düzensizlikleri
Hormonal değişiklikler, visseral yağ birikimini büyük ölçüde etkileyebilir:
Menopoz: Östrojen seviyeleri menopoz sonrası azaldığında, kadınlarda yağ dağılımı subkutan bölgeden visseral bölgeye kayar.
Andropoz: Erkeklerde yaşla birlikte testosteron seviyeleri azalır, bu da kas kaybına ve visseral yağ artışına neden olur.
İnsülin direnci: Hücrelerin insüline yanıtı azaldığında, glikozun enerjiye dönüştürülmesi zorlaşır ve bu fazla enerji yağ olarak özellikle karın çevresinde depolanır.
Leptin ve ghrelin dengesizliği: Leptin, tokluk hissi sağlarken ghrelin açlık sinyali verir. Obez bireylerde leptin direnci gelişebilir; bu durumda beyin tokluk sinyalini algılamaz ve yeme eğilimi artar.
Yaşlanma
Yaş ilerledikçe metabolizma yavaşlar, kas kütlesi azalır ve hormon dengeleri bozulur. Bu durum visseral yağ artışını kolaylaştırır. Ayrıca yaşla birlikte fiziksel aktivitenin azalması, visseral yağlanmanın daha belirgin hale gelmesine neden olur.
Uyku Bozuklukları
Yetersiz ve kalitesiz uyku, iştah hormonlarını etkileyerek ghrelin artışına ve leptin azalmasına neden olur. Bu durum daha fazla yeme eğilimine ve dolayısıyla visseral yağlanmaya yol açar.
Ayrıca, uyku apnesi, gece boyunca vücudun oksijenlenmesini bozar ve stres hormonlarını artırarak visseral yağ depolanmasını teşvik eder.
Alkol Tüketimi
Alkol, yüksek kalorili bir içecektir ve metabolize edilirken yağ yakımını yavaşlatır. Aynı zamanda karaciğerde yağ sentezini artırarak visseral yağlanmayı tetikler.
Özellikle “bira göbeği” olarak bilinen durum, visseral yağ birikiminin klasik bir örneğidir.
Bağırsak Mikrobiyotası ve İnflamasyon
Son yıllarda yapılan araştırmalar, bağırsaklardaki mikrobiyal dengenin bozulmasının (disbiyozis) obezite ve visseral yağ artışıyla ilişkili olduğunu göstermektedir.
Zararlı bakterilerin baskın hale gelmesi, bağırsak geçirgenliğini artırarak sistemik inflamasyona neden olur. Bu da visseral yağ dokusunda sitokin salınımını ve yağ depolanmasını artırır.
Probiyotik ve prebiyotik zengin diyetlerin, bu dengenin yeniden kurulmasına yardımcı olarak visseral yağlanmayı azaltabileceği düşünülmektedir.
Sigara Kullanımı
Sigara içmek, vücutta oksidatif stres ve inflamasyon düzeyini artırır. Aynı zamanda iştah baskılayıcı etkisi nedeniyle sigarayı bırakan bireylerde kısa vadede kilo artışı olabilir. Ancak ilginç biçimde, düzenli sigara içenlerde visseral yağ oranı subkutan yağa göre daha yüksek bulunmuştur. Bu da sigaranın visseral yağlanmayı spesifik olarak artırabileceğini düşündürmektedir.
Metabolik Sendrom ve İnsülin Direnci
Visseral yağ, metabolik sendromun hem sebebi hem de sonucu olabilir.
Yüksek tansiyon, yüksek kan şekeri, yüksek trigliserid, düşük HDL ve abdominal obezite, metabolik sendromun beş bileşenidir. Visseral yağ dokusu, adipokin adı verilen hormonları ve inflamatuar sitokinleri salgılayarak bu parametreleri olumsuz etkiler.
Özellikle TNF-α, IL-6 gibi sitokinler insülin sinyal yolaklarını bozar ve bu durum bir kısır döngü yaratarak visseral yağ artışını pekiştirir.
Psikolojik Etmenler ve Yeme Bozuklukları
Emosyonel yeme, yani stres, depresyon, anksiyete gibi duygusal durumlarla başa çıkmak için yemek yeme davranışı, genellikle yüksek kalorili ve işlenmiş gıdalara yönelimi artırır. Bu da zamanla karın içi yağ (visseral yağ) birikimine neden olabilir.
Binge eating (aşırı yeme atakları) ve gece yeme sendromu da visseral yağlanmaya katkı sağlar.
Viseral Yağınız Var mı Yok mu Nasıl Anlarsınız?
Zayıf görünebilirsiniz…Lakin viseral yağlarınız fazla olabilir.
Kendinizi kontrol edebilir ve rahatlıkla viseral yağ durumunuz konusunda yorum yapabilirisiniz.
- Artan bel çevresi (>Kadınlar için 88,90 santimetre, >Erkekler için 101,60 santimetre)
- Bel Kalça Oranı
- Göbekli veya elma tipi vücut
- Yorgunluk ve uyku eksikliği
- Yüksek kan şekeri veya tansiyon
- Vücut yağ taramaları
- Kan testleri
Bel Kalça Oranı
Bel Kalça Oranı Ölçümü Nasıl Yapılır?
- Bel çevresi: Göbek deliğinin hemen üstünden (genellikle en dar yerden).
- Kalça çevresi: Kalçanın en geniş yerinden.
Ölçüm esnasında:
- Ayakta durulmalı.
- Nefes verildikten sonra ölçüm yapılmalı.
- Mezura ciltle temas etmeli ama bastırmamalı.
Bel Kalça Oranı = Bel çevresi (cm) / Kalça çevresi (cm)
İdeal Bel-Kalça Oranı (Dünya Sağlık Örgütü – WHO’ya göre)
| Cinsiyet | Düşük Risk | Orta Risk | Yüksek Risk (Tehlikeli) |
|---|---|---|---|
| Kadın | < 0.80 | 0.80–0.85 | > 0.85 |
| Erkek | < 0.90 | 0.90–1.00 | > 1.00 |
Kadınlarda > 0.85, erkeklerde > 1.00 olması yüksek visseral yağlanma ve kalp hastalığı riski anlamına gelir.
Ne kadar düşükse o kadar iyi demek değildir; çünkü çok düşük oranlar da beslenme yetersizlikleri veya kas kaybı ile ilişkili olabilir.
Bel Kalça Oranı, VKİ’den (vücut kitle indeksi) daha iyi bir göstergedir çünkü kas kütlesi ve visseral yağın dağılımını dikkate alır.
Visseral Yağları Azaltmak İçin 10 Altın Kural
İç yağları eritmek kıyafetlerinize sığmaktan daha önemlidir, ancak bu da yardımcı olur.
| Strateji | Açıklama |
|---|---|
| Şekerden uzak dur | Fruktoz ve rafine karbonhidratları azalt |
| Lif tüketimini artır | Tokluk süresini uzatır, kan şekerini dengeler |
| Düzenli egzersiz yap | Kardiyo + direnç antrenmanı kombinasyonu |
| Yeterli uyku al | 7–9 saat kaliteli uyku şart |
| Alkolü sınırlı tut | Özellikle bira, visseral yağı artırır |
| Stresi azalt | Kortizol seviyelerini düşür |
| Protein ağırlıklı beslen | Kas koruyucu, tokluk artırıcı etki |
| İnflamasyonu düşür | Trans yağ, işlenmiş gıdadan kaçın |
| Bağırsak sağlığını koru | Prebiyotik ve probiyotik tüketimi |
| BKO ve bel çevresini takip et | Gelişimi izlemek için önemlidir |
Visseral Yağ Yakımı Örnek Antrenman Programı
Aşağıda 70 kg’lık, herhangi bir hastalığı olmayan – ilaç kullanmayan sağlıklı ortalama kondisyon seviyesinde bir erkek için visseral yağları hedef alan, 1 haftalık egzersiz programı örneği göreceksiniz. Bu programda yağ yakımını hızlandırmak, metabolizmayı canlandırmak ve kas kütlesini korumak hedeflenmiştir.
Visseral Yağ Yakma Programının Ana Hatları
- Haftada 5 gün egzersiz (2 gün dinlenme)
- Kombinasyon:
- 3 gün Kardiyo (yağ yakımı)
- 2 gün Ağırlık/Direnç Antrenmanı (kas koruma/arttırma)
- 2 gün aktif dinlenme veya tam dinlenme (stres ve kortizol kontrolü)
- Süre: Günde ortalama 30–45 dakika
Hareketlerin – Egzersizlerin teknik adlarını yazdım. Bilemediğinizde o egzersizi nasıl yapacağınıza dair bilgileri ve görüntüleri Youtube da videolarını bulabilirsiniz.
Visseral Yağ Yakma Haftalık Egzersiz Programı
Pazartesi – Kardiyo + Core (Karın)
Isınma (10 dk):
- 5 dk tempolu yürüyüş veya hafif koşu
- 5 dk dinamik esneme (kol-diz çevirme, kalça açma)
Ana Antrenman (25 dk):
- 30 saniye jumping jack
- 30 saniye dinlen
- 30 saniye mountain climber
- 30 saniye dinlen
- 30 saniye squat jump
- 30 saniye dinlen
⮕ Bu seti 3 tur yap. Aralarda 1 dk dinlen.
Core (Karın) (10 dk):
- Plank (3 set x 30 saniye)
- Russian twist (3 set x 20 tekrar)
- Leg raise (3 set x 12 tekrar)
- Bicycle crunch (3 set x 15 tekrar)
Salı – Ağırlık + Direnç Antrenmanı (Üst Vücut Odaklı)
Isınma (5–7 dk):
- Dairesel kol hareketleri, mekik, şınav, ip atlama
Antrenman (3 set x 10–12 tekrar):
- Şınav (diz üstü olabilir)
- Dumbbell shoulder press (evde su şişesi/dumbbell)
- Dumbbell bench row
- Dumbbell biceps curl
- Triceps dips (sandalye destekli)
Soğuma:
5 dk esneme – göğüs, sırt, omuzlar
Çarşamba – HIIT Kardiyo (Yüksek Yoğunluklu Interval)
Isınma (5–10 dk):
- Tempolu yürüyüş → koşuya geçiş
- Dinamik esneme hareketleri
HIIT (Toplam 20 dk):
- 30 saniye sprint (veya hızlı ip atlama)
- 90 saniye yavaş yürüyüş/dinlenme
⮕ 8 tur yap.
Core (5–10 dk):
- Plank varyasyonları + karın mekikleri
Perşembe – Dinlenme / Aktif Dinlenme
Alternatifler:
- 30 dk yürüyüş
- 20 dk yoga / nefes egzersizi
- Hafif esneme ve meditasyon
Cuma – Ağırlık / Direnç Antrenmanı (Alt Vücut Odaklı)
Isınma (5 dk): Hafif yürüyüş + diz çekme egzersizi
Ana Egzersiz (3 set x 10–15 tekrar):
- Squat
- Lunge (her bacak)
- Glute bridge
- Deadlift (dumbbell veya su şişesiyle)
- Calf raise (topuk kaldırma)
Core:
- Leg raise (3 set)
- Plank (1 dakika)
Cumartesi – Kardiyo + Mobilite
Kardiyo (30 dk):
- Hafif tempo bisiklet / yürüyüş / yüzme
⮕ Nabzı orta seviyede tut (110–130 bpm civarı)
Mobility ve Esneme (15 dk):
- Kalça açıcılar, bel-sırt-germe, hamstring
Pazar – Tam Dinlenme
- Yeterli uyku ve su alımı
- Hafif esneme yapılabilir
- Film, kitap, doğa yürüyüşü gibi rahatlatıcı aktiviteler
Göbek yağları sadece kozmetik bir sorun değil, vücudunuzun içinde gizlenen, hormonlarınızı bozan ve kaos yaratan sessiz bir katildir.
Bölgesel olarak azaltamazsınız ancak sağlıklı bir yaşam tarzı benimseyerek bunu yenebilirsiniz.
⭐️⭐️⭐️⭐️⭐️⭐️⭐️⭐️
Doğal Yaşayın
Doğal Beslenin
Aklınıza Mukayet Olun
⭐️⭐️⭐️⭐️⭐️⭐️⭐️⭐️
Sayın okuyucu,
Aşağıdaki linkten yazımızda yer alan konu hakkında sorularınızı ve görüşlerinizi, merak ettiğiniz ve yazılarımıza konu olmasını istediğiniz hususları iletebilirsiniz.
Bilginin paylaştıkça çoğalacağı düşüncesi ve sizlere daha iyi hizmet verme azmi ile her gün daha da iyiye ilerlemede bizlere yorumlarınız ve katkılarınız ile yardımcı olursanız çok seviniriz. https://g.page/r/CTHRtqI0z0gjEAE/review
⭐️⭐️⭐️⭐️⭐️⭐️⭐️⭐️⭐️
Bilimsel Yazı Sevenler Devam Edebilirler
⭐️⭐️ Visseral adiposopati: vasküler bir bakış açısı https://pmc.ncbi.nlm.nih.gov/articles/PMC4442778/
⭐️⭐️ Visseral yağ: NAFLD gelişimi ve ilerlemesinin temel aracısı https://www.sciencedirect.com/science/article/pii/S2666149723000270
⭐️⭐️ Visseral Obezite ve Kanser ve Kardiyovasküler Hastalıklardaki Ortak Rolü: Patofizyoloji ve Farmakolojik Tedavilerin Kapsamlı Bir İncelemesi https://www.mdpi.com/1422-0067/21/23/9042
⭐️⭐️ Visseral Yağ Dokusu: Tip 2 Diyabetin Gizli Suçlusu https://pmc.ncbi.nlm.nih.gov/articles/PMC11013274/
⭐️⭐️ Antropometrik ve obezite göstergeleri ve tip 2 diyabet riski: Kohort çalışmalarının sistematik incelemesi ve doz-cevap meta-analizi https://www.bmj.com/content/376/bmj-2021-067516
⭐️⭐️ Klinik uygulamada hayati bir bulgu olarak bel çevresi: IAS ve ICCR Visseral Obezite Çalışma Grubu’ndan bir Konsensüs Beyanı https://www.nature.com/articles/s41574-019-0310-7
⭐️⭐️ Epikardiyal yağ: özellikleri, işlevi ve obeziteyle ilişkisi https://pubmed.ncbi.nlm.nih.gov/17444966/
⭐️⭐️⭐️⭐️⭐️
Dr Mustafa KEBAT
Tetkik OSGB İş Sağlığı ve Eğitim Koordinatörü